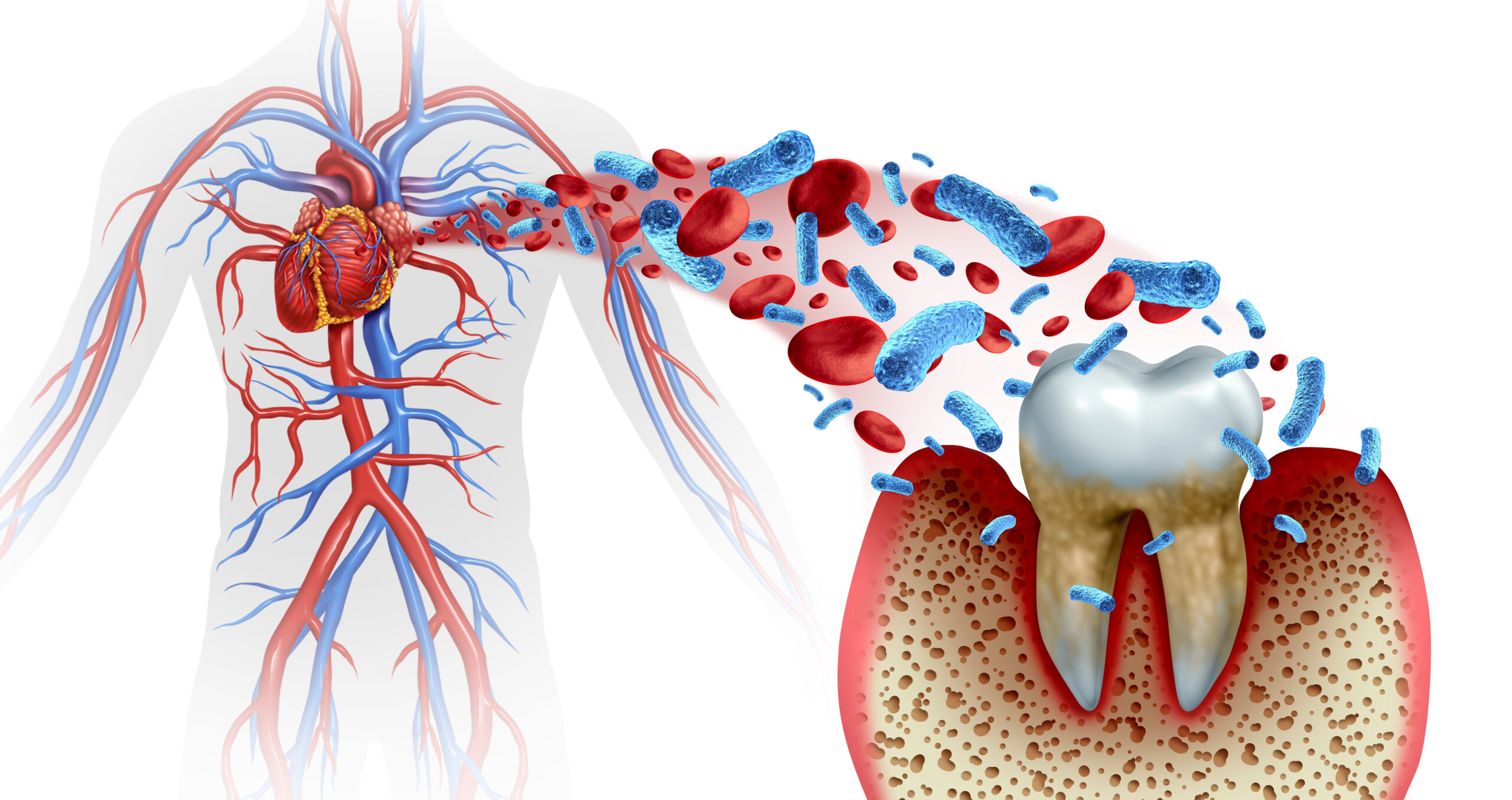
Parodontitis kann systemische Entzündungen fördern, die das Risiko für Herz-Kreislauf-Erkrankungen erhöhen. Eine schwedische Studie zeigte, dass Parodontitis-Patienten ein um 49 Prozent höheres Risiko hatten, einen Herzinfarkt oder Schlaganfall in den nächsten sechs Jahren zu erleiden. Foto: freshidea/stock.adobe.com
Was vom Zahnfleisch ausstrahlt: Alle vier großen Volkskrankheiten sind mit Parodontitis assoziiert
Parodontitis ist eine weit verbreitete komplexe, nicht-übertragbare, chronische, entzündliche Erkrankung des Zahnhalteapparates. Sie steht in Zusammenhang mit den vier großen Volkskrankheiten Diabetes, Herz-Kreislauf-Erkrankungen, chronischen, Atemwegserkrankungen und Krebs. Und darüber hinaus mit vielen weiteren Erkrankungen.
Diese Verbindungen unterstreichen die Bedeutung der Mundgesundheit für die allgemeine Gesundheit, fasst die Bundeszahnärztekammer (BZÄK) zusammenfassen.
14 Millionen in Deutschland mit schwerer Parodontalerkrankung
Die Mehrheit der Erwachsenen ist von Parodontitis betroffen. Rund 14 Millionen Menschen in Deutschland haben sogar eine schwere Parodontalerkrankung. Die chronische Entzündung belastet Körper und Organe. Folgende Entzündungsmediatoren tragen zur Entstehung und zum Fortschreiten der folgenden Erkrankungen bei:
1 – Diabetes und Parodontitis verstärken sich gegenseitig
Diabetes und Parodontitis beeinflussen sich bidirektional, verstärken sich gegenseitig. Die chronische Entzündung des Zahnfleisches kann die Blutzuckerkontrolle beeinträchtigen und somit die Diabetes-Symptome verschlimmern.
Studien zeigen, dass eine unbehandelte Parodontitis den HbA1c-Wert, einen wichtigen Indikator für die Blutzuckerkontrolle, negativ beeinflussen kann. Eine Parodontitis begünstigt zudem die Folgeerkrankungen des Diabetes und kann die Sterblichkeit erhöhen. Diabetiker mit schwerer Parodontitis haben ein bis zu 8,5-fach erhöhtes Risiko für Nierenerkrankungen.
2 – Erhöhtes Risiko für Herz-Kreislauf-Erkrankungen
Parodontitis kann systemische Entzündungen fördern, die das Risiko für Herz-Kreislauf-Erkrankungen erhöhen. Es wurde nachgewiesen, dass Patienten mit Parodontitis häufiger an Herzinfarkten und Schlaganfällen leiden. Die entzündlichen Prozesse im Mundraum können arteriosklerotische Veränderungen begünstigen und somit die Entstehung beziehungsweise Verschlechterung von Herz-Kreislauf-Erkrankungen fördern.
Eine schwedische Studie zeigte, dass Parodontitis-Patienten ein um 49 Prozent höheres Risiko hatten, einen Herzinfarkt oder Schlaganfall in den nächsten sechs Jahren zu erleiden. Je schwerer die Zahnbetterkrankung, desto höher war das Risiko.
3 – Atemwegserkrankungen durch Parodontitis verursachende Bakterien
Die Bakterien, die Parodontitis verursachen, können über die Atemwege in die Lunge gelangen und dort Infektionen auslösen oder bestehende Atemwegserkrankungen verschlimmern. Besonders bei älteren Menschen und Patienten mit chronischen Atemwegserkrankungen wie COPD kann dies zu schwerwiegenden Komplikationen führen.
4 – Hinweise auf höheres Krebs-Risiko
Es gibt Hinweise darauf, dass Parodontitis das Risiko für bestimmte Krebsarten erhöhen kann. Insbesondere Mundhöhlen- und Rachenkrebs sind mit schlechter Zahngesundheit assoziiert. Studien deuten darauf hin, dass die durch Parodontitis verursachten Entzündungsmediatoren die Krebsentstehung und -progression begünstigen können.
Porphyromonas gingivalis, ein häufiger Erreger der Parodontitis, spielt eine Rolle bei der Krebsentstehung. Er fördert eine anhaltende Entzündungsreaktion, die zur Freisetzung von entzündungsfördernden Zytokinen und freien Radikalen führt. Dies kann DNA-Schäden verursachen und ein schnelles Zellwachstum begünstigen, was das Krebsrisiko erhöht.
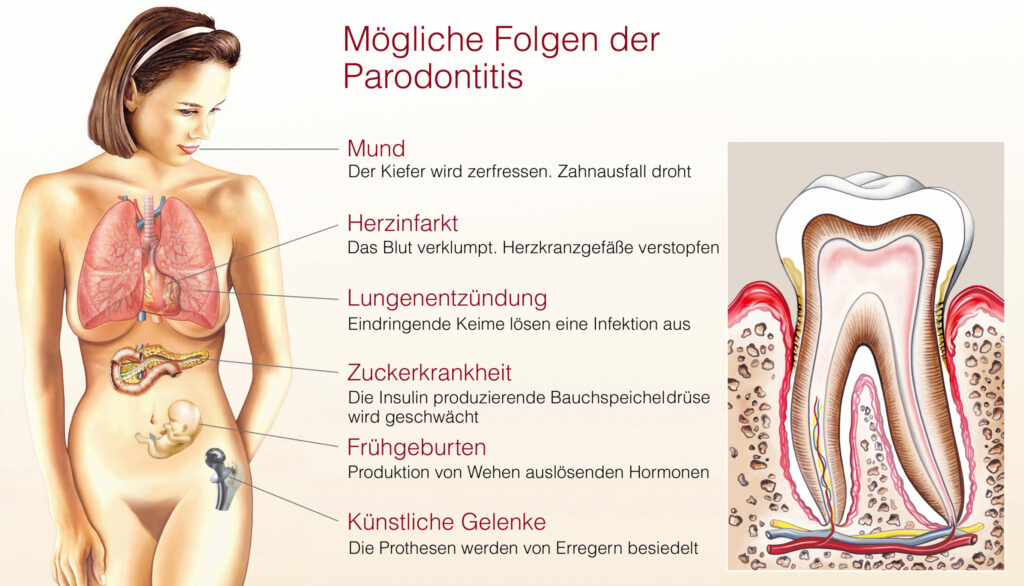
Parodontitis nicht isoliert betrachten
Die Verbindung zwischen Parodontitis und diversen Volkskrankheiten macht deutlich, dass einzelne Erkrankungen nicht isoliert betrachtet werden können. Da Zahnärzte jüngere Patienten in der Regel häufiger sehen als Allgemeinmediziner, besteht ein großes Potenzial für die Aufklärung und die Früherkennung von lokalen und systemischen Krankheitsrisiken. Eine umfassende Gesundheitsvorsorge muss auch die Mundgesundheit einschließen, um die Allgemeingesundheit zu fördern und schwerwiegende Erkrankungen zu verhindern beziehungsweise abzuschwächen.
Präventive Maßnahmen wie regelmäßige zahnärztliche Kontrollen, eine gezielte Parodontitis-Therapie und eine konsequente Mundhygiene sind entscheidend, um das Risiko für viele Erkrankungen zu minimieren. Und dies kann letztendlich dazu beitragen, die Ressourcen des Gesundheitssystems zu schonen. pm/tok
🦷 Merkblatt: Parodontitis – Ursachen & Therapie
🔍 Was ist Parodontitis?
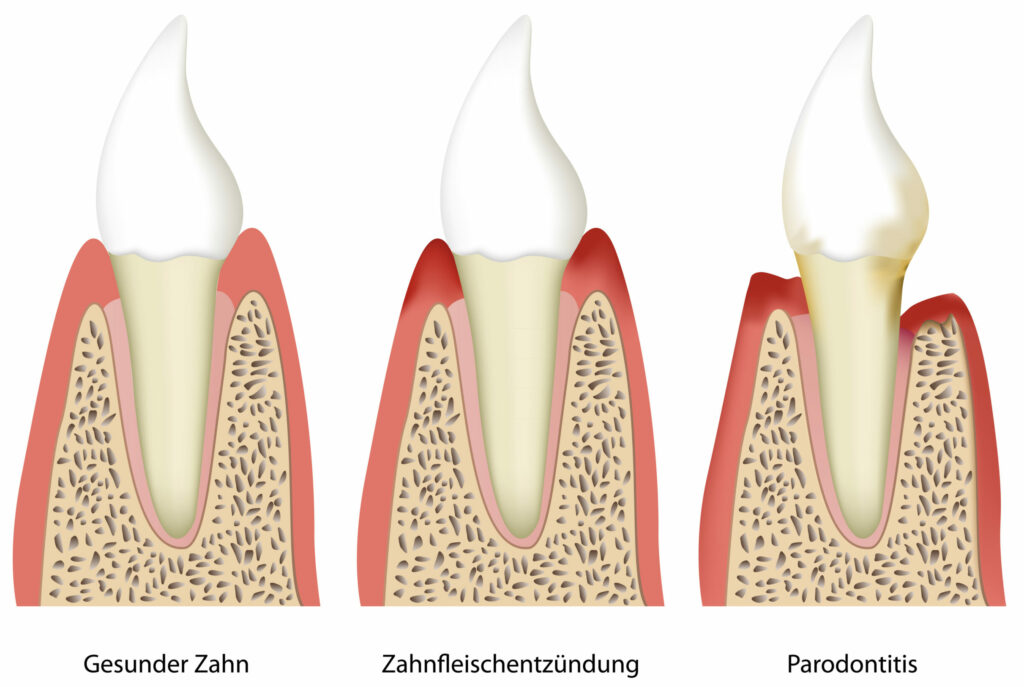
Parodontitis ist eine chronische, entzündliche Erkrankung des Zahnhalteapparates (Zahnfleisch, Fasern, Wurzelzement, Kieferknochen), die unbehandelt zum Zahnverlust führen kann.
⚠️ Ursachen:
| Ursache | Beschreibung |
|---|---|
| Plaque / Biofilm | Bakterienbelag, Hauptauslöser der Entzündung |
| Zahnstein | Verhärtete Plaque, fördert Bakterienwachstum |
| Rauchen | Reduziert Durchblutung und Immunabwehr |
| Genetik | Veranlagung zu stärkerem Knochenabbau |
| Diabetes mellitus | Schlechtere Wundheilung, erhöhte Entzündungsneigung |
| Stress | Schwächt Immunsystem, steigert Entzündungsrisiko |
| Mangelnde Mundhygiene | Unzureichende Entfernung von Plaque und Bakterien |
| Fehlbelastung der Zähne | Falscher Biss, schlecht sitzende Füllungen/Kronen |
🛠️ Therapie:
| Phase | Maßnahme |
|---|---|
| Diagnose | Parodontalstatus, Röntgen, Messung der Sondierungstiefen |
| Initialbehandlung | Aufklärung, Mundhygieneinstruktion, professionelle Zahnreinigung (PZR) |
| Subgingivale Reinigung | Entfernung von Belägen unter dem Zahnfleisch (Scaling & Root Planing) |
| Antibiotikatherapie | Nur bei schwerer oder aggressiver Parodontitis |
| Chirurgische Maßnahmen | Bei tiefen Taschen: offene Kürettage, ggf. regenerativer Knochenaufbau |
| Erhaltungstherapie | Langfristige Nachsorge mit regelmäßiger PZR alle 3–6 Monate |
✅ Wichtig für den Therapieerfolg:
- Gründliche tägliche Mundhygiene (Zahnbürste, Zwischenraumbürsten)
- Rauchstopp
- Gute Einstellung von Grunderkrankungen (z. B. Diabetes)
- Teilnahme an der unterstützenden Parodontitistherapie (UPT)