Eine Sepsis ist die schwerste Form einer Infektion. Unbehandelt endet sie immer tödlich. Wichtig ist deshalb, möglichst schnell den Erregern der Infektion auf die Spur zu kommen. Mit jeder Stunde unbehandelter Sepsis steigt die Sterblichkeit um etwa 8 Prozent. Foto: Saiful52/stock.adobe.com
Alle 6 Minuten stirbt ein Mensch an einer Sepsis – Deutschland lahmt bei Erkennung und Behandlung
Krankheitslast und Sterblichkeit im internationalen Vergleich hoch, die Erkennung oft zu spät, die Nachsorge lückenhaft: Bei der Behandlung der Sepsis (Blutvergiftung) läuft Deutschland international hinterher. Die Folgen: Jährlich erkranken mindestens 230.000 Menschen an dieser Infektion und mindestens 85.000 von ihnen versterben. Alle 6 Minuten verlieren wir in Deutschland deshalb einen Menschen – dabei wäre ein großer Teil der Erkrankungen vermeidbar.
Unbehandelt ist die Sepsis ein Todesurteil
Eine Sepsis ist die schwerste Form einer Infektion. Unbehandelt endet sie immer tödlich. Sepsis ist, wenn die körpereigene Abwehr gegen eine Entzündung außer Kontrolle gerät und beginnt, die eigenen Organe zu schädigen. Sie ist ein akuter Notfall, bei dem Zeit eine wesentliche Rolle spielt: „Jede Stunde zählt“, heißt es dazu bei „Deutschland erkennt Sepsis“, eine Kampagne verschiedener Organisationen, die vom Bundesgesundheitsministerium gefördert wird. Mit mindestens 85.000 Toten ist sie eine der häufigsten Todesursachen – doppelt so viele Menschen sterben im Krankenhaus an Sepsis wie an Schlaganfall und Herzinfarkt zusammen.

Sepsis-Sterblichkeit: Deutschland hinkt hinterher
Die Sepsis-Stiftung sieht in Deutschland einen „immensen Handlungsbedarf“ und beruft sich dabei auf den in der Fachzeitschrift The Lancet veröffentlichten Bericht über die Krankheitslast der Super-Infektion im internationalen Kontext. Während es in Ländern wie der Schweiz oder Norwegen gelungen war, die Sepsis-Sterblichkeit pro 100.000 Einwohner in den Jahren vor der Pandemie zu senken, stiegen sie in Deutschland an. Auch in den Jahren der Pandemie, die weltweit zu einem starken Anstieg der Erkrankung geführt haben, sticht Deutschland hervor.
Die Sepsis-Stiftung schreibt: „Die globalen Schätzungen gehen für das Pandemiejahr 2021 von 166 Millionen Sepsis-Fällen und 21,4 Millionen Sepsis-bezogenen Todesfällen weltweit und in Deutschland von 211.000 Todesfällen aus. Dies bedeutet, dass weltweit jeder dritte Todesfall und in Deutschland jeder fünfte Todesfall durch eine Sepsis bedingt war.“ Für das Jahr 2021 gilt also: Statt alle 6 Minuten starb hierzulande alle 2,5 Minuten ein Mensch an einer Sepsis.
Sepsis-Vorbeugung: Deutschland läuft hinterher
Dass Deutschland bei der Sepsis-Vorbeugung, -behandlung und -nachsorge hinterläuft, hat viele Gründe:
- Es fehlt an Wissen und Bewusstsein – nicht nur in der breiten Bevölkerung. Auch im medizinischen Alltag wird Sepsis zu oft zu spät erkannt, vor allem außerhalb der Intensivstationen. Menschen mit dieser Super-Infektion werden zu spät gezielt behandelt, was die Sterblichkeit deutlich erhöht.
- Es fehlen – anders als in Ländern wie den USA, Großbritannien oder Australien – strukturierte Früherkennungssysteme in den Klinken.
- Die fragmentierte Versorgung im Spannungsfeld zwischen der hausärztlichen Versorgung, den Notaufnahmen und Kliniken sowie der Reha sorgt für Schnittstellenprobleme: Sektorendenken bei gleichzeitig nicht ausreichender digitaler Unterstützung sind Hürden für eine besseren Versorgung. Das betrifft auch viele Sepsis-Überlebende. Für das so genannte Post-Sepsis-Syndrome (PICS) gibt es in der Regel keine strukturierte Nachbetreuung.
- Die überarbeitete S3-Leitlinie gibt zwar klare Vorgaben, gerade was das Zeitmanagement im Falle einer Sepsis betrifft, wird aber bisher nicht bundesweit einheitlich umgesetzt.
- Erst im Jahr 2026 startet in Deutschland das bundesweite Qualitätssicherungsverfahren „Diagnostik und Therapie der Sepsis“. Erst dann werden Kennzahlen wie Screening-Rate, Blutkulturen, Time-to-Antibiotics oder Mortalität systematisch erfasst. Es soll die Versorgungsqualität der stationären Sepsis-Versorgung verbessern und die Sterblichkeit reduzieren. In Ländern wie den USA oder Großbritannien ist das längst Standard.
Immerhin: Das Problem wurde erkannt. Die bundesweite Aufklärungskampagne „Deutschland erkennt Sepsis“ läuft, die neue S3-Leitlinie setzt einen neuen Standard und das Qualitätssicherungsverfahren ab 2026 wird Wirkung zeigen. Nicht zuletzt durch die Pandemie ist die politische Aufmerksamkeit gestiegen – Sepsis wird zunehmend als Public-Health-Thema erkannt.
Impfschutz als beste Prävention
Sepsis ist keine Bagatell-Erkrankung, sondern die dritthäufigste Todesursache in Deutschland. Richtig ist aber auch: Sepsis-Prävention ist nicht nur eine politische Hausaufgabe, sondern auch eine Frage der persönlichen Entscheidung. Da grundsätzlich jede Infektion – egal ob viral oder bakteriell ausgelöst – außer Kontrolle geraten kann, gilt als Faustregel: Nur eine vermiedene Infektion ist eine gute Infektion. Zur Sepsis-Prävention gehört deshalb auch ein guter Impfschutz. „Auch Menschen, die an Covid-19 oder Grippe sterben, sind letztlich Sepsis-Tote“ – beide Erkrankungen würden bei einem schweren Verlauf die Symptome einer Sepsis aufweisen“, sagt Prof. Konrad Reinhart, Vorsitzender der Sepsis-Stiftung.
Und, so Reinhart weiter: „Lungenentzündungen, die etwa durch Pneumokokken-Infektionen ausgelöst werden, zählen zu den Hauptursachen für Sepsis“, erklärte Reinhart. Neben der Pneumokokken-Impfung zählen auch Grippe-Impfungen zu den wichtigsten Präventionsmaßnahmen, ebenso die Einhaltung von Hygieneregeln, in Krankenhäusern, aber auch zu Hause beim Verbinden einer Wunde. Wichtig ist für Reinhart auch, den Menschen bewusst zu machen, „dass jede Infektion eine Sepsis auslösen kann.“ Viele Menschen würden glauben, nur ein „roter Streifen“, der von einer Wunde in Richtung Herz wandert, würde eine Blutvergiftung anzeigen – dies aber sei nur eines von vielen möglichen Anzeichen.
Die besten Beweise für sepsisvermeidende Impfungen stammen aus Pneumokokken-, Meningokokken-, Hib- und Influenza-Programmen. Wo Durchimpfungsraten steigen, sinken die schweren Sepsisfälle – vor allem bei Säuglingen, Älteren und Risikogruppen. Auch neue polyvalente Impfstoffe wie PCV 20 erweitern den Schutz deutlich. Die Pneumokokken-Impfung schützt vor Lungenentzündung und Blutvergiftung. Insbesondere für Kinder und Jugendliche sind eine Impfung gegen Meningokokken (verhindert Meningitis und Sepsis bei Kindern/Jugendlichen) und die Hib-Impfung (schützt Säuglinge vor schwerer Blutvergiftung) wichtig. Für Erwachsene in jedem Alter verringert eine Grippe/Influenza-Impfung mögliche bakterielle Sekundärinfektionen.
Bei Asplenie/OPSI gilt: Menschen ohne funktionierende Milz brauchen konsequente Impfserien gegen Pneumokokken, Meningokokken und Hib– plus einen Notfallausweis/Antibioseplan, um bei einem Notfall schnell die beste Behandlung zu bekommen.

Impfschutz als beste Prävention
Sepsis ist keine Bagatell-Erkrankung, sondern die dritthäufigste Todesursache in Deutschland. Richtig ist aber auch: Sepsis-Prävention ist nicht nur eine politische Hausaufgabe, sondern auch eine Frage der persönlichen Entscheidung. Da grundsätzlich jede Infektion – egal ob viral oder bakteriell ausgelöst – außer Kontrolle geraten kann, gilt als Faustregel: Nur eine vermiedene Infektion ist eine gute Infektion. Zur Sepsis-Prävention gehört deshalb auch ein guter Impfschutz. „Auch Menschen, die an Covid-19 oder Grippe sterben, sind letztlich Sepsis-Tote“ – beide Erkrankungen würden bei einem schweren Verlauf die Symptome einer Sepsis aufweisen“, sagt Prof. Konrad Reinhart, Vorsitzender der Sepsis-Stiftung.
Und, so Reinhart weiter: „Lungenentzündungen, die etwa durch Pneumokokken-Infektionen ausgelöst werden, zählen zu den Hauptursachen für Sepsis“, erklärte Reinhart. Neben der Pneumokokken-Impfung zählen auch Grippe-Impfungen zu den wichtigsten Präventionsmaßnahmen, ebenso die Einhaltung von Hygieneregeln, in Krankenhäusern, aber auch zu Hause beim Verbinden einer Wunde. Wichtig ist für Reinhart auch, den Menschen bewusst zu machen, „dass jede Infektion eine Sepsis auslösen kann.“ Viele Menschen würden glauben, nur ein „roter Streifen“, der von einer Wunde in Richtung Herz wandert, würde eine Blutvergiftung anzeigen – dies aber sei nur eines von vielen möglichen Anzeichen.
Die besten Beweise für sepsisvermeidende Impfungen stammen aus Pneumokokken-, Meningokokken-, Hib- und Influenza-Programmen. Wo Durchimpfungsraten steigen, sinken die schweren Sepsisfälle – vor allem bei Säuglingen, Älteren und Risikogruppen. Auch neue polyvalente Impfstoffe wie PCV 20 erweitern den Schutz deutlich. Die Pneumokokken-Impfung schützt vor Lungenentzündung und Blutvergiftung. Insbesondere für Kinder und Jugendliche sind eine Impfung gegen Meningokokken (verhindert Meningitis und Sepsis bei Kindern/Jugendlichen) und die Hib-Impfung (schützt Säuglinge vor schwerer Blutvergiftung) wichtig. Für Erwachsene in jedem Alter verringert eine Grippe/Influenza-Impfung mögliche bakterielle Sekundärinfektionen.
Bei Asplenie/OPSI gilt: Menschen ohne funktionierende Milz brauchen konsequente Impfserien gegen Pneumokokken, Meningokokken und Hib– plus einen Notfallausweis/Antibioseplan, um bei einem Notfall schnell die beste Behandlung zu bekommen.
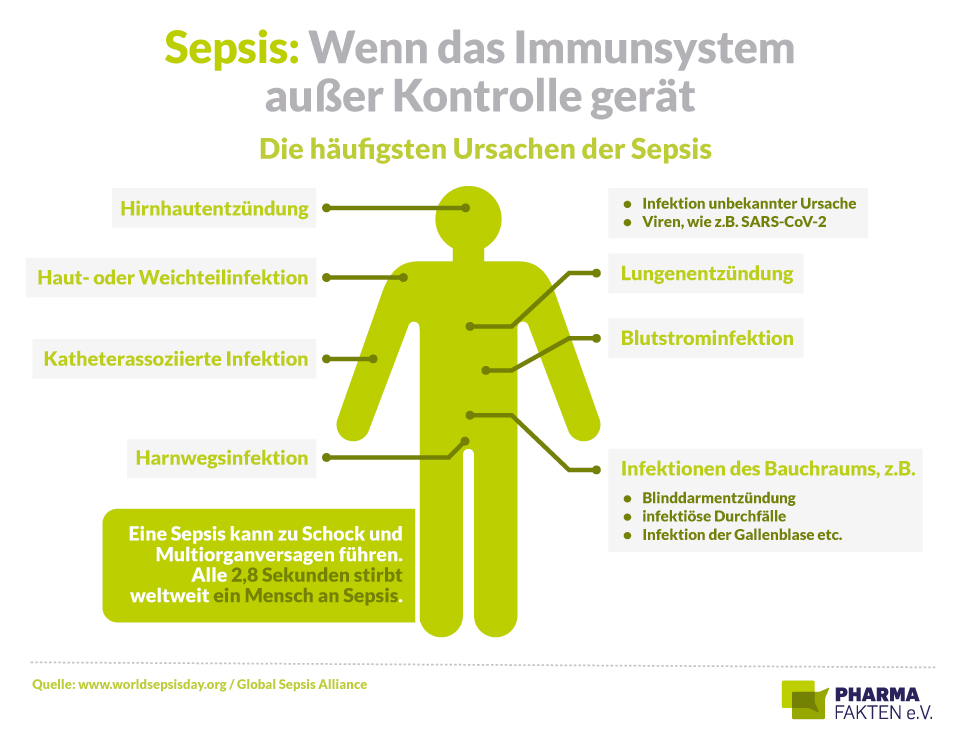
Der Körper im Ausnahmezustand
Normalerweise beseitigt das Immunsystem Erreger kontrolliert. Gerät diese Abwehr jedoch außer Kontrolle, schüttet der Körper Entzündungsmediatoren in großer Menge aus – Blutgefäße erweitern sich, Organe werden unzureichend durchblutet, es kommt zu Gerinnungsstörungen und Multiorganversagen. Das ist die eigentliche Gefahr der Sepsis.
Eine Sepsis beginnt fast immer mit einer gewöhnlichen Infektion – etwa einer Lungenentzündung, einer Harnwegsinfektion oder einer infizierten Wunde. Entscheidend ist nicht der Erreger allein, sondern wie der Organismus darauf reagiert. Menschen mit geschwächter Abwehr sind besonders gefährdet.
Die zehn häufigsten Infektionsquellen für eine Sepsis
- Lungenentzündung (Pneumonie)
Der Spitzenreiter unter den Sepsis-Auslösern. Pneumokokken, Staphylokokken oder Influenzaviren dringen in die unteren Atemwege vor, entzünden die Lungenbläschen und können binnen Stunden zu einer Blutvergiftung führen.
💉 Impfung gegen Pneumokokken und Influenza - Intraabdominelle Infektionen
Entzündungen im Bauchraum – etwa Gallenblasen- oder Blinddarmentzündungen – setzen eine komplexe Mischflora frei. Sobald Bakterien in den Blutkreislauf gelangen, ist die Eskalation kaum zu stoppen.
💉 Keine spezifische Impfung. - Harnwegs- und Niereninfektionen
Typischerweise ausgelöst durch E. coli. Besonders ältere Frauen und Patienten mit Kathetern sind betroffen.
💉 Keine Impfung, aber gute Hygiene und frühe Therapie sind entscheidend. - Haut- und Weichteilinfektionen
Eine kleine Wunde reicht – wenn aggressive Bakterien wie Staphylococcus aureus eindringen, kann sich die Infektion explosionsartig ausbreiten.
💉 Keine Impfung, aber Wundpflege schützt. - Katheter- und Geräteinfektionen
Fremdkörper im Körper – etwa Venenkatheter oder Prothesen – sind beliebte Eintrittspforten. Biofilme auf Kunststoffoberflächen sind schwer zu beseitigen.
💉 Keine Impfung; aseptische Handhabung ist Pflicht. - Meningitis und Blutstrominfektionen durch kapseltragende Bakterien
Neisseria meningitidis und Haemophilus influenzae Typ b können in kürzester Zeit lebensbedrohliche Sepsis auslösen.
💉 Impfungen gegen Meningokokken (B, ACWY) und Hib. - Postoperative Infektionen
Trotz modernster OP-Technik gelangen bei längeren Eingriffen Erreger in die Wunde. Patienten mit geschwächter Abwehr haben ein besonders hohes Risiko.
💉 Keine Impfung; Antibiotikaprophylaxe und sterile Technik schützen. - Endokarditis
Eine Entzündung der Herzinnenhaut, meist nach Zahneingriffen oder Bakteriämie. Gelangen Keime an Herzklappen, drohen Embolien und Sepsis.
💉 Keine Impfung, aber gute Mundhygiene und Prophylaxe bei Risikopatienten. - Geburts- und gynäkologische Infektionen
Puerperalsepsis ist heute selten, aber nicht verschwunden. Besonders nach Kaiserschnitt oder langem Blasensprung besteht Gefahr.
💉 Keine Impfung; hygienische Standards sind entscheidend. - Sepsis nach Milzentfernung (OPSI)
Wer keine funktionierende Milz hat, kann Kapselbakterien kaum abwehren – schon eine banale Infektion kann tödlich verlaufen.
💉 Pflichtimpfungen: Pneumokokken, Meningokokken, Hib.
Wer besonders gefährdet ist
- Ältere Menschen und Neugeborene: Das Immunsystem reagiert verzögert oder übermäßig.
- Chronisch Kranke: Diabetes, COPD, Leberzirrhose oder Niereninsuffizienz erhöhen das Risiko erheblich.
- Patienten unter Immunsuppression: Kortison, Zytostatika oder Biologika schwächen die Abwehr.
- Drogen- und Alkoholabhängige: Schlechte Hygiene, geschädigte Haut, reduzierte Immunfunktion.
- Asplenie (fehlende Milz): Lebenslange Anfälligkeit für bakterielle Sepsis.
- Invasive Eingriffe: Katheter, OPs, Implantate oder großflächige Wunden bieten Eintrittspforten.
- Soziale Faktoren: Armut, Mangelernährung, verspätete Arztbesuche.
Frühe Warnzeichen: So beginnt eine Sepsis
- Plötzliche Schwäche und extremes Krankheitsgefühl
- Fieber oder ungewöhnlich niedrige Temperatur
- Schnelle Atmung, Herzrasen, niedriger Blutdruck
- Verwirrtheit oder Benommenheit
- Blasse, fleckige oder kalte Haut
- Verschlechterung eines bekannten Infekts
Die Sepsis ist ein absoluter Notfall. Jede Stunde zählt: Mit jeder Stunde unbehandelter Sepsis steigt die Sterblichkeit um etwa 8 Prozent. Die frühzeitige Erkennung und antibiotische Therapien retten Leben. Pharma-Fakten/tok