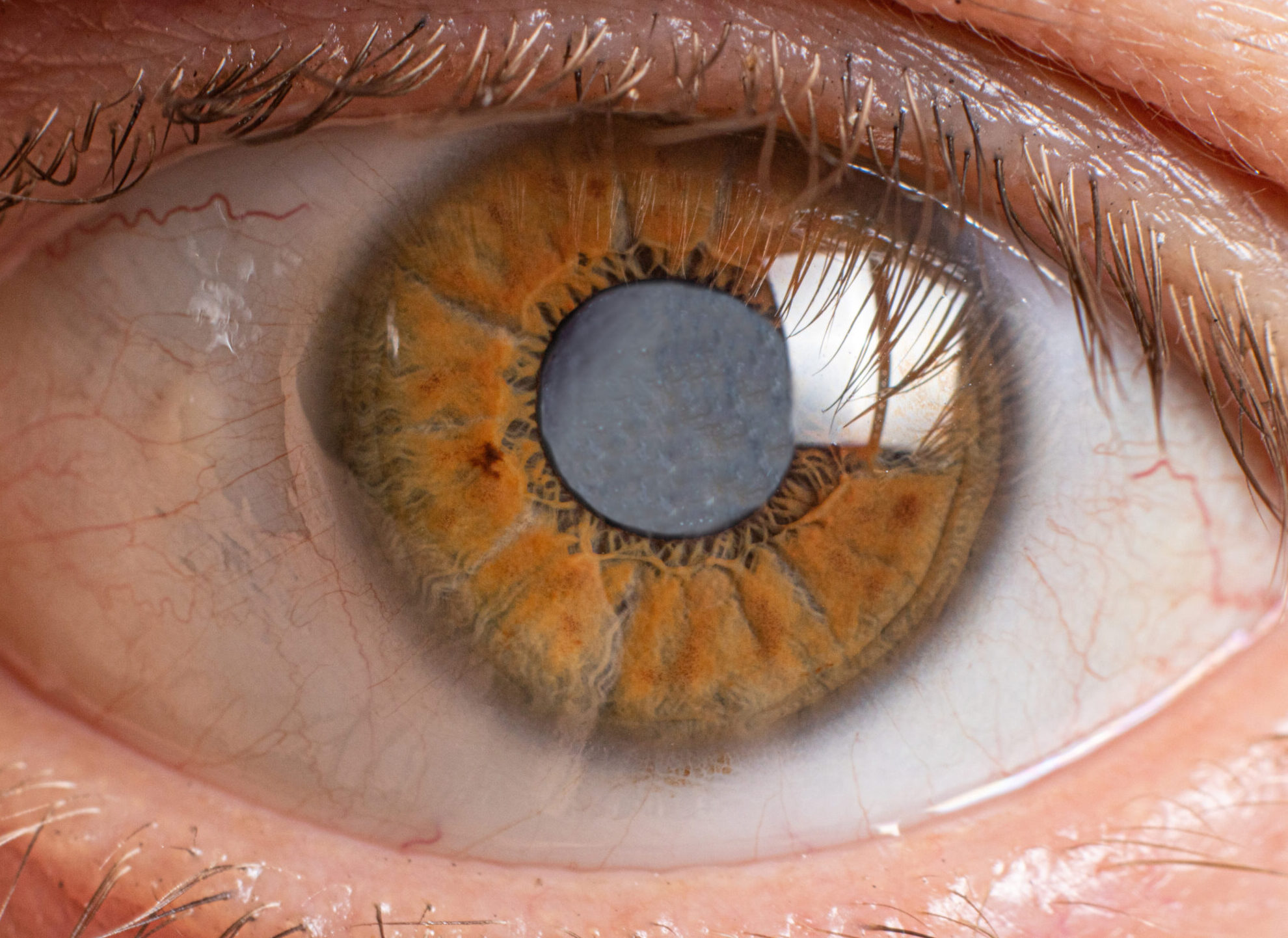
Beim Grauen Star (Katarakt) trüben sich die Augenlinsen allmählich ein, bis es zum Sehverlust kommt. Ab 65 Jahren sind fast 90 Prozent von dieser Augenkrankheit betroffen. Foto: Zarina Lukash/stock.adobe.com
Moderne Strategien für Grauer-Star-OP und wichtige Früherkennung von Grünem Star
Mit etwa einer Million Eingriffen jährlich ist der Graue Star die häufigste Operation in Deutschland. Verschiedene moderne Kunstlinsen-Konzepte, intelligente OP-Instrumente, 3D-Brillen und KI-Rechenleistungen ermöglichen heute eine hohe Brillenunabhängigkeit. Warum Augenchirurgen fünf Behandlungsstrategien anbieten und ausreichend Zeit investieren sollten, um die richtige Therapie für jeden Patienten zu finden, erläutert Professor Dr. med. Gerd Auffarth, Präsident der Deutschen Gesellschaft für Ophthalmologie e.V. (DOG).
Im Alter ist fast jeder betroffen
Beim Grauen Star, auch Katarakt genannt, trüben sich die Augenlinsen allmählich ein, bis es zum Sehverlust kommt. Dieser Prozess beginnt im sechsten Lebensjahrzehnt, zunächst nahezu unmerklich. Ab 65 Jahren sind fast 90 Prozent betroffen.
„Indem wir die natürliche Linse durch ein Implantat tauschen, wird die ungetrübte Sicht wiederhergestellt“, sagt Auffarth. Aber nicht nur das – der Anspruch heute geht viel weiter: Mit dem Linsentausch sollen alle Fehlsichtigkeiten so korrigiert werden, dass keine Brille, keine Kontaktlinse mehr erforderlich ist. „Dank Fortschritten in der Diagnostik, bei Operationsmaschinen, OP-Mikroskopen und Implantaten gelingt das sehr zuverlässlich“, fügt der Ärztliche Direktor der Augenklinik am Universitätsklinikum Heidelberg hinzu.
KI hilft, Augenprobleme früh herauszufiltern
Verbesserte Diagnostik etwa hilft, problematische Patienten früh herauszufiltern, um sie zu Katarakteingriffen besser zu beraten. So können moderne Bildanalyseverfahren wie OCT-Technologie und Scheimpflug-Bildgebung mittlerweile subtile Veränderungen wie Wölbungsanomalien der Hornhaut, Veränderungen des Sehnervs oder der Makula entdecken, bevor sie in Erscheinung treten – auch dank KI-Algorithmen.
„Für all diese Patienten sind beispielweise Trifokallinsen nicht gut geeignet“, erläutert Auffarth. „In solchen Fällen kommen eher die Standard-Monofokallinsen infrage, in Ausnahmefällen aber auch Monofokal-plus- und Tiefenschärfenlinsen.“
Tiefenschärfenlinsen machen Trifokallinsen Konkurrenz
Auch die Kunstlinsen selbst haben sich stark weiterentwickelt. Neue Herstellungsverfahren – teilweise auch auf KI-Algorithmen basierend – konnten den Lichtverlust bei Trifokallinsen von bis zu 20 Prozent auf unter 10 Prozent senken. „Trotz allem sind die trifokalen Linsen nicht frei von Licht-Nebenwirkungen, weshalb sie nicht mehr unangefochten auf Platz eins stehen“, so Auffarth.
So sind seit einiger Zeit Tiefenschärfenlinsen auf dem Vormarsch: Nach einer Umfrage der European Society for Cataract and Refractive Surgeons (ESCRS) aus dem Jahr 2023 wurden fast genauso viele Tiefenschärfenlinsen wie Trifokallinsen eingesetzt.
Tiefenschärfe, trifokal, Kombi-Lösung, Monovision, Blended Vision
Um das Ziel der Brillenunabhängigkeit zu erreichen, können beide Optiksysteme aber auch kombiniert werden. „Eine Tiefenschärfenlinse in einem Auge und eine Trifokallinse im anderen kann im Einzelfall eine gute Möglichkeit sein, Nebenwirkungen zu reduzieren“, erläutert Auffarth. „Dies wird oft in Asien angewandt, wo viele stark kurzsichtig sind.“
Zur Wahl steht ferner eine moderne Monovisionsstrategie mit Monofokal-plus-Linsen: Ein Auge wird auf 0 Dioptrien eingestellt, das andere leicht kurzsichtig, etwa auf minus 1 Dioptrie. „Man muss allerdings vorher durch einen Kontaktlinsenversuch testen, ob der Patient dies verträgt“, betont Auffarth.
Eine weitere Alternative stellt das Verfahren „Blended Vision“ dar. „Dabei setzen wir Tiefenschärfenlinsen so ein, dass eine Linse die Ferne bedient, die andere die Nähe und beide zusammen den Intermediärbereich“, erläutert der DOG-Präsident. „Um die richtige Strategie zu finden, muss ausreichend Zeit investiert werden.“
Künstliche Intelligenz errechnet Linsenstärken
Nach Diagnostik, ausführlicher Beratung und anschließender Wahl des Implantats steht die individuelle Berechnung der Intraokularlinsenstärke an. „Auch auf diesem Gebiet gibt es große Fortschritte, seit moderne mathematische Formeln und neuerdings sogar KI-basierte Linsenberechnungsformeln zum Einsatz kommen“, berichtet Auffarth.
„Durch KI ist die Genauigkeit einer Berechnung des postoperativen Ergebnisses im Bereich von 0,25 Dioptrien möglich – das bedeutet de facto Brillenunabhängigkeit.“ Hornhautverkrümmungen und unterschiedliche Hornhautparameter können dabei präzise erfasst und in den Implantaten berücksichtigt werden.
Intelligente Pumpsysteme, regulierter Augendruck und 3D-Brillen
Auch der Eingriff erfolgt immer schonender, immer präziser. Neuartige OP-Mikroskope werden mit 3D-Brillen und einem großen Bildschirm genutzt – Operateur oder Operateurin müssen nicht mehr durch die Okulare schauen, sondern können frei im Raum das OP-Feld sehen. „Bildqualität und Plastizität sind beeindruckend“, sagt Auffarth.
Intelligente Pumpsysteme messen die Druckverhältnisse während der Operation, um die Flüssigkeitsmenge im Auge zu regulieren; auch der Augendruck, der bei der Katarakt-OP aufgebaut wird, kann inzwischen so weit heruntergesetzt werden, dass Schäden der Hornhaut und Entzündungsreaktionen minimiert werden.
„Insgesamt stehen uns mit erweiterter Diagnostik, Risikominderung des Eingriffes und personalisierten Implantatlösungen heutzutage ganz neue Möglichkeiten beim Katarakt-Eingriff und in der Linsenchirurgie zur Verfügung“, resümiert Auffarth. „Das ist eine Erfolgsgeschichte, die permanent fortgeschrieben wird.“
Grauer und Grüner Star im Vergleich
Die Begriffe Grauer Star und Grüner Star klingen ähnlich, beschreiben jedoch zwei sehr unterschiedliche Augenerkrankungen. Hier ist eine klare Gegenüberstellung der wichtigsten Unterschiede:
🟡 Grauer Star (Katarakt)
Definition:
Der Graue Star ist eine Trübung der Augenlinse, die zu einer allmählichen Verschlechterung des Sehvermögens führt.
Ursachen:
- Altersbedingte Veränderungen (häufigste Form)
- Diabetes mellitus
- Verletzungen oder Strahleneinwirkung
- Angeboren (selten)
Symptome:
- Verschwommenes, nebliges Sehen („wie durch eine Milchglasscheibe“)
- Gesteigerte Blendempfindlichkeit (vor allem bei Licht oder Sonne)
- Schwierigkeiten beim Lesen
- Farben wirken verblasst
- Häufige Änderung der Brillenstärke
Behandlung:
- Operative Entfernung der getrübten Linse und Einsetzen einer künstlichen Linse (sehr erfolgreich)
Prognose:
- Sehr gute Erfolgsaussichten nach Operation
- Nicht behandlungsbedürftig, solange die Sehkraft nicht stark eingeschränkt ist
🟢 Grüner Star (Glaukom)
Definition:
Der Grüne Star bezeichnet eine Gruppe von Erkrankungen, bei denen der Sehnerv geschädigt wird – oft durch erhöhten Augeninnendruck.
Ursachen:
- Erhöhter Augeninnendruck durch gestörten Abfluss des Kammerwassers
- Durchblutungsstörungen des Sehnervs
- Genetische Veranlagung
Symptome:
- Lange symptomlos (die Erkrankung kann unbemerkt fortschreiten!)
- Einschränkung des Gesichtsfeldes (zum Beispiel „Tunnelblick“)
- Später Sehschärfenverlust
- Akutes Glaukom: starke Augenschmerzen, Übelkeit, gerötetes Auge, plötzliches Sehverlust (Notfall!)
Behandlung:
- Augentropfen zur Senkung des Augeninnendrucks
- Lasertherapie oder Operation
- Regelmäßige Kontrolle notwendig
Prognose:
- Nicht heilbar, aber gut behandelbar bei frühzeitiger Diagnose
- Sehnervschäden sind irreversibel
🔍 Zusammenfassung im Vergleich
| Merkmal | Grauer Star (Katarakt) | Grüner Star (Glaukom) |
|---|---|---|
| Ort der Schädigung | Augenlinse | Sehnerv |
| Verlauf | Langsam, aber gut behandelbar | Oft unbemerkt, kann zur Erblindung führen |
| Sehbeeinträchtigung | Verschwommenes, mattes Sehen | Gesichtsfeldausfälle, später Erblindung |
| Behandlung | Operation | Medikamente / gegebenenfalls Operation |
| Heilung möglich? | Ja | Nein, aber Fortschreiten kann verlangsamt werden |
Das Glaukom (Grüner Star), kann zur Erblindung führen
Der Grüne Star gilt als eine der häufigsten Erblindungsursachen. Da die Augenerkrankung oft lange Zeit nicht bemerkt wird, liegt die Dunkelziffer unerkannter Glaukomfälle in Deutschland bei zirka 56 Prozent – jeder zweite Betroffene weiß nichts von seinem Augenleiden. Daher rät die Deutsche Ophthalmologische Gesellschaft (DOG), regelmäßige Termine beim Augenarzt wahrzunehmen. Eine rechtzeitige Diagnose und Therapie könne das Glaukom deutlich verlangsamen und weiteren Sehverlust verhindern, betont die Fachgesellschaft.
Volkskrankheit mit schmerzloser Sehverschlechterung und Gesichtsfeld-Ausfällen
Das Glaukom ist eine Volkskrankheit, die mit zunehmendem Lebensalter immer häufiger wird. Typisch für das Glaukom ist eine schmerzlose Sehverschlechterung, die bis zur Erblindung führen kann. Ursache ist ein fortschreitender Verlust von Sehnerven-Zellen, der oft erst spät bemerkt wird.
„Das liegt daran, dass die Ausfälle beim Sehen sehr langsam zunehmen und lange durch das Gehirn und über das andere Auge ausgeglichen werden“, erklärt Professor Dr. med. Verena Prokosch von der Sektion Glaukom der DOG. „Aufgrund dieser schleichenden Entwicklung ist die Dunkelziffer unerkannter Glaukomfälle sehr hoch. In Deutschland wissen 56 Prozent nichts von ihrem Leiden.“
Als Folge der Erkrankung fehlen bei Patienten bestimmte Bereiche im Gesichtsfeld – also in dem Raum, den wir überblicken. So kann es passieren, dass Autofahrende Passanten, die die Straße überqueren, nicht wahrnehmen. „Solche Gesichtsfeldausfälle lassen sich nicht durch Brillen, Kontaktlinsen oder andere Hilfsmittel ausgleichen“, erläutert Privatdozentin Dr. med. Dr. rer. biol. hum. Bettina Hohberger von der Sektion DOG-Glaukom. „Auch kann eine einmal eingetretene Sehverschlechterung durch Verlust der Sehnerven-Zellen oft nicht mehr rückgängig gemacht werden.“ Die Sehschärfe bleibt bei einem Glaukom hingegen sehr lange unbeeinflusst.
Früherkennung durch Messung des Augeninnendrucks
Um einen Sehverlust durch das Glaukom zu verhindern, sind eine rechtzeitige Diagnose und Therapie entscheidend. „Wir raten daher zu regelmäßigen Terminen bei der Augenärztin oder dem Augenarzt“, betont Professor Dr. med. Stephanie Joachim von der Sektion DOG-Glaukom. „Insbesondere, wenn Glaukomerkrankungen in der Familie bekannt sind, liegt ein erhöhtes Risiko für eine eigene Erkrankung vor.“ Personen mit erblicher Belastung sollten ab 40 Jahren an eine Vorsorgeuntersuchung denken.
Zur Früherkennung des Glaukoms können eine Messung des Augeninnendrucks, eine Untersuchung der Nervenfaserdicke in der Netzhaut, eine Beurteilung des Sehnervs sowie eine Untersuchung des Gesichtsfeldes durchgeführt werden. „Vorsorgeleistungen werden in der Regel nicht von den gesetzlichen Krankenkassen getragen, man muss sie privat zahlen“, sagt Joachim.
Frühe Diagnose kann fast immer Erblindung verhindern
Ergibt sich bei der augenärztlichen Untersuchung ein hinreichender Verdacht auf ein Glaukom, so besteht die Therapie in der Regel in einer Senkung des Augeninnendrucks. Dazu sind individuell angepasste Behandlungskonzepte notwendig – es stehen verschiedene Augentropfen zur Verfügung, spezielle Lasertherapien oder chirurgische Optionen. „Die Therapie dient nicht der Besserung des Sehvermögens, sondern dessen Erhaltung“, betont DOG-Expertin Prokosch. „Was man durch eine Vielzahl an Studien aber sicher weiß, ist: Eine frühzeitige Diagnosestellung kann Erblindung fast immer verhindern. Angst vor dem Glaukom sollte man daher nicht haben“, so Prokosch. pm/tok